کاردیومیوپاتی چیست؟
کاردیومیوپاتی چیست؟
کلمه «کاردیومیوپاتی» یک کلمه لاتین است - Cardiomyopathy - که از سه جزء تشکیل شده است:
کاردیو - cardio - در زبان لاتین به معنای قلب است
میو - Myo - به معنی عضله
و پاتی - Pathy - به معنای بیماری و آسیب.
به همین دلیل کاردیومیوپاتی یعنی بیماری عضلات قلب.
قلب یک پمپ گوشتی و عضلانی است که انقباض آن با یک سیستم پیچیده هدایتی انجام می شود و بعد از انقباض هدایت خون در قسمتهای مختلف قلب بوسیله دریچههای قلب صورت می گیرد. عروق کرونر قلب هم وظیف رساندن خون حاوی اکسیژن و مواد غذایی را به این اعضای داخل قلب برعهده دارند.
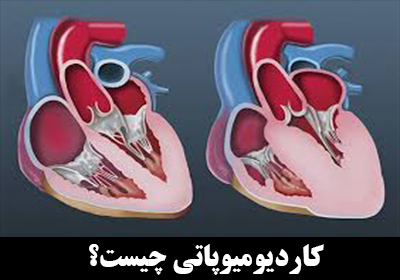
آسیب هر یک از قسمت های مختلف قلب از جمله انسداد عروق قلب، تخریب دریچههای قلبی و بیماری سیستم هدایتی و تحریک قلب هر کدام می توانند موجب صدمه و بیماری عضلات و ماهیچه قلب بشوند. به عنوان مثال در کسی که دچار سکته قلبی می شود، به دلیل انسداد عروق قلبی، خون کافی به عضلات قلب نرسیده و عضله قلبی تخریب می شود. با اینحال منظور از کاردیومیوپاتی بیماریهایی هستند که مربوط به خود عضلات قلب می شوند یعنی بیماری اولیه قلب از اختلال در عملکرد عضلات قلبی شروع می شود. در این بیماریها به دلیل مشکلات ژنتیکی یا اکتسابی, عضلات قلب نمی توانند کارایی طبیعی خود را حفظ کنند و با وجود اینکه عروق کرونر، دریچهها و سیستم هدایتی قلب هم سالم هستند ولی عضله قلب دچار نارسایی یا اختلال در کارکرد طبیعی می شود. اگرچه کاردیومیوپاتی از عضلات قلب شروع می شود ولی در ادامه بیماری و با پیشرفته شدن کاردیومیوپاتی احتمال آسیب به سایر قسمتهای قلب هم وجود دارد.
انواع کاردیومیوپاتی
انواع بیماری التهابی عضله قلب عبارتند از:
کاردیومیوپاتی هیپرتروفیک
کاردیومیوپاتی هیپرتروفیک بسیار شایع است و میتواند افراد را در هر سنی تحت تأثیر قرار دهد. این نوع از بیماری به طور مساوی مردان و زنان را تحت تأثیر قرار میدهد و از هر 500 نفر حدود 1 نفر به این بیماری مبتلا میشوند. کاردیومیوپاتی هیپرتروفیک زمانی اتفاق میافتد که عضله قلب بزرگ و ضخیم شود و دلیل خاصی نداشته باشد. معمولاً بطنها، اتاقهای تحتانی قلب و سپتوم (دیوارهای که سمت چپ و راست قلب را جدا میکند) ضخیم میشوند. نواحی ضخیم شده باعث باریک شدن یا انسداد در بطنها میشوند و خون رسانی را برای قلب دشوار میکنند. کاردیومیوپاتی هیپرتروفیک همچنین میتواند باعث سفتی بطنها، تغییر دریچه میترال و تغییرات سلولی در بافت قلب شود.
کاردیومیوپاتی گشاد شده
کاردیومیوپاتی متسع با بزرگ شدن و ضعیف شدن بطنها ایجاد میشود. این بیماری معمولاً از بطن چپ شروع میشود و با گذشت زمان میتواند بر بطن راست نیز تأثیر بگذارد. محفظههای ضعیف قلب به طور مؤثر پمپ نمیکنند و باعث میشوند عضله قلب بیشتر کار کند. با گذشت زمان، قلب توانایی پمپاژ خون به طور موثر را از دست میدهد. کاردیومیوپاتی متسع منجر به نارسایی قلبی، بیماری دریچه قلب، ضربان قلب نامنظم و لخته شدن خون در قلب میشود.
کاردیومیوپاتی محدود کننده
کاردیومیوپاتی محدودکننده زمانی ایجاد میشود که بطنها سفت و سخت شوند، اما دیوارههای قلب ضخیم نشوند. در نتیجه، بطنها شل نمیشوند و با حجم خون طبیعی پر نمیگردند. با پیشرفت بیماری، بطنها نیز پمپاژ نمیکنند و عضله قلب ضعیف میشود. با گذشت زمان، کاردیومیوپاتی محدودکننده میتواند منجر به نارسایی قلبی و مشکلات دریچههای قلب شود.
دیسپلازی اریتموژنیک بطن راست
دیسپلازی اریتموژنیک بطن راست، نوعی کاردیومیوپاتی نادر است و هنگامی اتفاق میافتد که بافت عضلانی در بطن راست با بافت چربی یا فیبر جایگزین شود. این میتواند منجر به اختلال در سیگنالهای الکتریکی قلب شود و باعث آریتمی شود. دیسپلازی آریتموژنیک بطن راست معمولاً نوجوانان یا جوانان را تحت تأثیر قرار میدهد و میتواند باعث ایست ناگهانی قلب در ورزشکاران جوان شود.
کاردیومیوپاتی طبقه بندی نشده
انواع دیگر کاردیومیوپاتی در این گروه دسته بندی میشوند و میتوانند شامل موارد زیر باشند:
عدم تراکم بطن چپ هنگامی اتفاق میافتد که بطن چپ دارای ترابکولاسیون، پیش بینیهای عضلانی داخل بطن باشد.
کاردیومیوپاتی تاکوتسوبو یا نشانگان قلب شکسته زمانی اتفاق میافتد که استرس شدید منجر به نارسایی عضله قلب شود. اگرچه نادر است، اما این وضعیت در زنان یائسه بیشتر دیده میشود.
علائم کاردیومیوپاتی
در مراحل اوليه كارديوميوپاتي علائم یا نشانه های خاصی وجود ندارد؛ اما با پیشرفت بیماری، علائم و نشانه ها معمولا ظاهر می شود، از جمله:
تنفس سخت حتی در حالت استراحت
تورم پاها و مچ پاها
التهاب شکم به علت جمع شدن مایع
سرفه در حالت دراز کشیده
خستگی
ضربان سریع قلب
ناراحتی یا فشار روی قفسه سینه
سرگیجه و غش کردن
علت ایجاد کاردیومیوپاتی
با توجه به گستردگی انواع کاردیومیوپاتی، طبیعتاً نمی توان علت مشخص و یکسانی برای ایجاد آنها در نظر گرفت. با اینحال موارد زیر را می توان در اغلب اختلالات عضلانی قلب مشاهده نمود:
ژنتیک و ارث: جهشهای ژنتیکی چه در زمان تولد و چه بعد از آن یکی از علل اصلی و شاخص بسیاری از کاردیومیوپاتیها هستند. در مورد برخی از انواع کاردیومیوپاتی مانند HCM - هیپرتروفیک کاردیومیوپاتی - نقش ژنتیک بارزتر از بقیه موارد است. گاهاً تغییرات ژنتیکی عامل ایجاد بیماری نیستند ولی می توانند زمینه را برای اثرات مضرّ محیطی و اکتسابی فراهم کنند و زمینهساز بیماری باشند.
بیماریهای روماتولوژی: برخی از بیماریهای روماتیسمی و بافت همبند می توانند بیماری عضلات قلب ایجاد نمایند. به عنوان مثال آرتریت روماتویید، لوپوس و اسکلرودرمی می توانند بیماری عضلات قلب را ایجاد و یا تشدید نمایند.
عفونتها: برخی از میکروبها و عوامل عفونی هستند که می توانند مستقیماً به عضلات قلب نفوذ کنند و کاردیومیوپاتی بدهند یا اینکه در اثر واکنش ایمنی و مقاومت بدن به عوامل میکروبی و با واسطه آنتی بادیها و سلولهای ایمنی عضلات قلب هم درگیر بشوند. هپاتیت c ، ویروس فلج اطفال، عفونت گلو و مخملک به ویژه در کودکان، سل و بسیاری از باکتریها و ویروسها می توانند این بیماری را ایجاد نمایند.
کمبود ویتامینها: کمبود برخی از ویتامینها و املاح طبیعی مانند ویتامین ب۱، نیاسین و اسید فولیک می تواند به تشدید کاردیومیوپاتیها کمک نماید.
الکل و مصرف مواد: الکل یکی از شناخته شده ترین سموم قلبی است که می تواند نارسایی و ضعف قلب ایجاد نماید. در کنار آن استفاده از مواد مخدر به ویژه انواع صنعتی آن که بصورت آمفتامین و قرصهای اکس عرضه می شوند، می تواند به نارسایی و آسیب دایمی قلب منجر شود.
عوامل عمده خطر بیماری کاردیومیوپاتی
برخی بیماریها، شرایط یا عوامل خاص میتوانند خطر ابتلا به کاردیومیوپاتی را افزایش دهند. عوامل عمده خطر شامل موارد زیر هستند:
سابقه خانوادگی کاردیومیوپاتی، نارسایی قلبی یا ایست ناگهانی قلب (SCA)
یک بیماری یا شرایطی که میتواند منجر به کاردیومیوپاتی شود مانند بیماری ایسکمیک قلب، حمله قلبی یا عفونت ویروسی که عضله قلب را ملتهب میکند.
دیابت یا سایر بیماریهای متابولیکی یا چاقی شدید
بیماریهایی که میتوانند به قلب آسیب برسانند، مانند هموکروماتوز، سارکوئیدوز یا آمیلوئیدوز
اعتیاد به الکل در دراز مدت
فشار خون در بلند مدت
برخی از افرادی که به کاردیومیوپاتی مبتلا هستند هرگز علائم و نشانههایی ندارند. بنابراین، شناسایی افرادی که ممکن است در معرض خطر بیشتر این بیماری باشند مهم است. این میتواند به جلوگیری از مشکلات آینده مانند، آریتمیهای جدی (ضربان قلب نامنظم) یا SCA کمک کند.
عوارض کاردیومیوپاتی
از جمله عوارض این بیماری می توان به موارد زیر اشاره کرد:
آمبولی های شریانی
بدلیل تشدید انعقاد پذیری و ایستایی خون در قلب ، کاردیومیوپاتی ها میتواند موجب تشکیل لخته های خون در داخل حفرات قلب شوند. اگر طی انقباض قلبی ، لخته های خون از سمت چپ قلبی به خارج قلب پمپاژ شده و وارد سیستم شریانی شوند (آمبولی های شریانی)، میتوانند عروق خونی را مسدود و جریان خون را به اعضای حیاتی مانند قلب و مغز، چشم ، کلیه ، روده ها و… را دچار اختلال کنند. بسیار کمتر، اگر لخته ها در طرف راست قلب فرد بیمار تشکیل شود، آمبولی ریه رخ می دهد. با هدف کاهش خطر، احتمال دارد پزشک یک داروهای ضد انعقاد خون مثل وارفارین یا کمتر آسپرین تجویز کند.
مرگ ناگهانی قلبی
تمامی انواع این کاردیومیوپاتی ها میتواند باعث آریتمی شوند. برخی از این آریتمی های قلبی (مثل تاکی کاردی بطنی ) ، بسیار خطرناک بوده و در میتواند منجر به سنکوپ یا در برخی، مرگ ناگهانی قلبی شوند.
تشخیص کاردیومیوپاتی یا بیماری التهاب عضله قلب
برای شروع درمان كارديوميوپاتي پزشک ابتدا یک معاینه فیزیکی را انجام می دهد و از ی سابقه پزشکی و خانوادگی شما مطلع می شود. اگر پزشک شما فکر می کند که شما دارای كاردیومیوپاتی هستید، ممکن است لازم باشد چندین آزمایش انجام دهید تا تشخیص را تایید و درمان كارديوميوپاتي بسته به نوع بیماری شروع کنید. آزمایشات معمول برای تشخیص این بیماری عبارتند از:
اشعه ایکس قفسه سینه یک تصویر از قلب شما نشان خواهد داد که آیا بزرگ شده است.
اکوکاردیوگرام این از امواج صوتی برای تولید تصاویری از قلب استفاده می کند که اندازه آن و حرکات آنرا نشان می دهد.
الکتروکاردیوگرام (ECG). در این آزمایش غیر تهاجمی، تکه های الکترودهای به پوست شما متصل می شوند تا ضربان قلب را اندازه گیری کند.
آزمون استرس تردمیل ریتم قلب، فشار خون و تنفس در حالی که شما بر روی یک تردمیل راه می روند نظارت می شود.
MRI قلبی این آزمایش از زمینه های مغناطیسی و امواج رادیویی برای ایجاد تصاویری از قلب شما استفاده می کند. MRI قلب ممکن است به علاوه اکوکاردیوگرافی مورد استفاده قرار گیرد، به خصوص اگر تصاویری ا اکوکاردیوگرام برای تشخیص مفید نباشد.
سی تی اسکن قلبی
آزمایش خون
تست ژنتیک یا غربالگری
درمان کاردیومیوپاتی
درمان کاملاً به نوع کاردیومیوپاتی و نوع علایم بستگی دارد ولی بصورت کلی به دو گروه تقسیم می شود:
درمان دارویی
مانند بسیاری از بیماریهای قلبی برای درمان و کنترل علایم کاردیومیوپاتی می توان از داروهای متعدّد استفاده نمود. داروهایی مانند بلوک کنندههای بتا، خانواده مهارکنندههای آنزیم ACE، دیورتیک ها و داروهای ضدّ آریتمی می توانند در کنترل کاردیومیوپاتی ها مفید باشند.
استفاده از وسایل و باتری قلبی
یکی از علل اصلی مرگ و میر در اثر کاردیومیوپاتیها بروز آریتمی و ایست ناگهانی قلبی است. در برخی از افراد با کاردیومیوپاتی اولین بروز بیماری می تواند بصورت ایست قلبی و سنکوپ باشد. در برخی از بیماران هم شواهد و نتایج بررسی قلبی نشان می دهد که این افراد از نظر بروز ایست قلبی و مرگ ناگهانی در گروه پرخطر قرار دارند.
در این گروه از افراد برای جلوگیری از مرگ و ایست قلبی بدنبال آریتمی از باتریها و دستگاههای شوک دهنده بنام ICD استفاده می شود تا در صورت بروز آریتمی قلبی با استفاده از شوک، ریتم قلب به حالت نرمال برگردد.
پیوند قلب
در افرادی که کاردیومیوپاتی بسیار شدید باشد یا با علایم قلبی بسیار شدید و غیر قابل کنترل همراهی داشته باشد، می توان از پیوند قلب به عنوان آخرین راه درمان این بیماران استفاده نمود. اگرچه پیوند قلب به دلیل محدودیت در دهنده قلب کمتر انجام می شود ولی یکی از راههای اساسی و قطعی درمان کاردیومیوپاتی هاست.
پیشگیری از کاردیومیوپاتی
افراد نمیتوانند از انواع کاردیومیوپاتی ارثی جلوگیری کنند. با این حال، میتوانید گامهایی برای کاهش خطر ابتلا به بیماریها یا شرایطی که منجر به کاردیومیوپاتی یا پیچیدگی آن میشود، بردارید. به عنوان مثال، می توان به بیماری ایسکمیک قلب، فشار خون بالا و حمله قلبی اشاره کرد.
پزشک ممکن است توصیه کند که در سبک زندگی خود تغییراتی مانند موارد زیر را ایجاد کنید:
پرهیز از مصرف الکل و داروهای غیرقانونی
خواب و استراحت کافی
غذای سالم برای قلب
فعالیت بدنی
ترک سیگار
مدیریت استرس
کاردیومیوپاتی ممکن است به دلیل یک بیماری یا بیماری زمینهای ایجاد شده باشد. اگر آن شرایط را به اندازه کافی زود درمان کنید، ممکن است بتوانید از عوارض این بیماری جلوگیری کنید. به عنوان مثال، برای کنترل فشار خون بالا، کلسترول خون بالا و دیابت مواد زیر را باید انجام دهید:
توصیههای پزشک خود را در مورد تغییر سبک زندگی دنبال کنید.
معاینات منظم را با پزشک خود انجام دهید.
تمام داروهای خود را طبق تجویز پزشک مصرف کنید.
________________________________________________________
مقالات دیگر